Si è a lungo parlato, lo scorso marzo, del Congresso delle Famiglie di Verona. Ancor più dei suoi partecipanti, le cui posizioni in tema di bioetica e diritti civili hanno suscitato non poca indignazione. Tra le questioni finite al centro del dibattito, quella dell’aborto. Sono in molti a ritenere, all’interno dell’area cattolica ma non solo, che le gravidanze evitate per mezzo della contraccezione d’emergenza siano equiparabili a quelle interrotte chirurgicamente o farmacologicamente, con la RU486. Una posizione da più parti ritenuta irragionevole. Ma come stanno davvero le cose?
Tutto dipende dal momento in cui si ritiene che abbia inizio la gravidanza: se dal concepimento o dall’impianto dell’ovulo fecondato nell’utero. È infatti su quanto avviene in questo intervallo di tempo che si concentra il dibattito scientifico intorno a Norlevo ed ellaOne, cioè la “pillola del giorno dopo” e quella “dei cinque giorni dopo”. Entrambe negli ultimi anni hanno fatto registrare un vertiginoso aumento delle vendite, contribuendo a ritoccare al ribasso il numero delle interruzioni volontarie di gravidanza nel nostro Paese.
Di cosa si tratta?
I contraccettivi di emergenza Norlevo ed ellaOne sono prodotti e commercializzati dalla stessa azienda, la francese Hra Pharma. La vendita di ellaOne in Italia è stata liberalizzata a partire dal 9 maggio 2015. Unico requisito per accedere all’acquisto senza più obbligo di prescrizione medica, avere più di diciotto anni.
Il boom è stato immediato: nel giro di pochi mesi la pillola è passata dalle 16.796 confezioni vendute nel 2014, ultimo anno prima del cambio di regime, alle 145.101 del 2015, alle 189.589 del 2016 e alle 224.432 del 2017 (più recente dato a disposizione). Complessivamente, un aumento del 1.236%. Nel frattempo, dal 4 marzo 2016 è stata liberalizzata anche la distribuzione di Norlevo, che ha impiegato giusto una manciata di settimane per riacquisire il primato delle vendite. Se infatti nel 2014 ne erano state acquistate circa 260 mila unità, nel 2015 – in concomitanza con il “via libera” a ellaOne – si è scesi bruscamente a 161.888. Poi il terreno perso è stato recuperato: 214.532 nel 2016 e 339.648 nel 2017.
Aggregando queste cifre, il conto è presto fatto: nel 2014 sono stati venduti circa 276 mila contraccettivi di emergenza, 306.989 nel 2015, 404.121 nel 2016 e 564.080 nel 2017 (più di uno al minuto, in media). In altre parole, in soli tre anni la deregolamentazione delle pillole ha fatto raddoppiare il giro d’affari.
Parallelamente, in linea con una tendenza rilevata fin dai primi anni Ottanta, il numero degli aborti ha continuato a diminuire: mentre nel 2014 se ne contavano 96.578, nel 2017 sono stati 80.733. Un calo riscontrabile anche in termini relativi, perché nello stesso periodo le interruzioni di gravidanza ogni mille nati sono passate da 196.2 a 177.1.
Difficile ipotizzare fino a che punto Norlevo ed ellaOne abbiano realmente contribuito a tutto ciò, ma la comunità scientifica appare concorde nell’attribuire alle pillole targate Hra Pharma un ruolo significativo.
Ciò detto, non resta che entrare nel cuore della questione. Ossia comprendere se sia davvero corretto escludere dal computo complessivo degli aborti le gravidanze evitate per mezzo dei due farmaci.
Premessa
Che sul piano etico si sia contrari all’aborto o meno, un fatto su tutti è fuori discussione: da diversi decenni l’Organizzazione Mondiale della Sanità (Oms), agenzia speciale dell’Onu per la salute, fa coincidere l’inizio della gravidanza non più con la fecondazione dell’ovulo da parte dello spermatozoo, bensì con l’impianto in utero dell’embrione, circa una settimana più tardi. Stesso dicasi per le maggiori sigle nazionali e internazionali del settore. Di conseguenza, è sulla base di questo presupposto che vengono valutate le eventuali potenzialità abortive dei medicinali nel nostro Paese.
Ebbene, sia Norlevo che ellaOne sono stati classificati non come farmaci abortivi, ma come contraccettivi.
Tuttavia, tale impostazione si pone in netto contrasto sia con la legislazione italiana che con la giurisprudenza comunitaria. La norma istitutiva dei consultori familiari (405/1975), infatti, già all’articolo 1 sancisce «la tutela della donna e del prodotto del concepimento». Anche la legge sull’aborto (194/1978) non correla in alcun modo l’inizio della gravidanza con l’impianto in utero; anzi, «tutela la vita umana dal suo inizio» e definisce più volte l’oggetto della sua interruzione come «il concepito». Non bastasse, anche l’articolo 1 della legge sulla procreazione assistita (40/2004) «assicura i diritti di tutti i soggetti coinvolti, compreso il concepito».
Quanto alle interpretazioni fornite dalla Corte di Giustizia Europea, la sentenza Brüstle del 18 ottobre 2011 ha sancito che «sin dalla fase della sua fecondazione qualsiasi ovulo umano deve essere considerato come un “embrione umano”, dal momento che la fecondazione è tale da dare avvio al processo di sviluppo di un essere umano». Inoltre, ha compreso nella definizione di embrione «qualunque ovulo umano fin dalla fecondazione, qualunque ovulo umano non fecondato in cui sia stato impiantato il nucleo di una cellula umana matura» e, addirittura, «qualunque ovulo umano non fecondato che, attraverso partenogenesi, sia stato indotto a dividersi e a svilupparsi». Un’affermazione, quest’ultima, ribadita dalla sentenza del 18 dicembre 2014, nella quale la «capacità intrinseca di svilupparsi in essere umano» viene indicata quale condizione necessaria per definire il concetto di embrione.
Risulta quindi evidente come, in tale ottica, le dinamiche legate all’impianto in utero non generino affatto un discrimine “qualitativo” tra una presunta fase pre-annidamento (o pre-gravidanza) e la gravidanza vera e propria.
Ciò precisato, prima di analizzare il meccanismo d’azione dei farmaci è bene ricapitolare le nozioni di base relative agli eventi che accompagnano e seguono il fenomeno del concepimento.
Come funziona Norlevo?
Norlevo è un contraccettivo d’emergenza da utilizzarsi non oltre 72 ore dal rapporto sessuale non protetto o in caso di fallimento del metodo anticoncezionale utilizzato. Si tratta di una compressa da 1,5 milligrammi contenente il principio attivo levonorgestrel, un progestinico sintetico derivante dal nandrolone. Sempre sul levonorgestrel si fondano anche Levonelle ed Escapelle, pillole “gemelle” di Norlevo prodotte rispettivamente da Bayer e Gedeon Richter, ma con volumi di vendita molto più contenuti.
Stando a quanto riportato nel foglio illustrativo, Norlevo «agisce bloccando il rilascio dell’ovulo dalle ovaie» e «non può impedire l’impianto nell’utero di un ovulo fecondato». In termini assoluti, cinque studi aggregati12345 ne hanno quantificato il tasso di insuccesso all’1,2% (dunque l’efficacia complessiva al 98,8%). Le gravidanze effettivamente evitate – calcolate sulla base di apposite presunzioni statistiche – oscillerebbero invece tra il 52%6, il 69%7 e l’85%8.
Sono numeri che contrastano con la reale capacità del farmaco di ritardare l’ovulazione. Un’analisi incrociata delle ricerche dedicate mostra infatti come il levonorgestrel abbia elevatissime possibilità di agire in questo senso se assunto prima che i livelli di LH (l’ormone che induce l’ovulazione) inizino a salire, ma come diventi progressivamente inefficace in prossimità del loro picco (91% fino a quattro giorni prima, 43% da tre a due giorni prima, 8% – al pari del placebo – il giorno prima e il giorno stesso).
La domanda sorge quindi spontanea: come fa il medicinale, che perde la sua capacità di ritardare l’ovulazione proprio con l’avvicinarsi del periodo più fertile, a mantenere tassi di efficacia così elevati? Realmente non è in grado di «impedire l’impianto nell’utero di un ovulo fecondato»? La risposta, pur rientrando in un ambito teoricamente oggettivo come quello scientifico e non costituendo il discrimine tra un farmaco abortivo e uno anticoncezionale, è ancora oggetto di dibattito.
Tra chi ritiene, in linea con il foglio illustrativo, che Norlevo non sia in grado di interferire con l’impianto in utero dell’ovulo fecondato ci sono tutte le maggiori agenzie del settore: il Consorzio Internazionale per la Contraccezione di Emergenza, la Federazione Internazionale di Ginecologia ed Ostetricia, il Consorzio Europeo per la Contraccezione di Emergenza, la Società Italiana della Contraccezione e la Società Medica Italiana per la Contraccezione. E questo sulla base di una corposa letteratura la cui capacità di escludere possibili effetti sull’annidamento è stata però contestata nel 2016 da un gruppo di lavoro internazionale guidato dall’americana Rebecca Peck, ricercatrice presso la Florida State University9.
Ferma restando infatti la validità dei numerosi studi relativi all’inefficacia di Norlevo sia durante che dopo il picco di LH1011121314, tre ricerche151617 hanno dimostrato che il levonorgestrel è pienamente in grado di prevenire gravidanze anche fino al giorno prima dell’ovulazione. Gli interrogativi sul perché le percentuali di efficacia del farmaco si discostino così nettamente da quelle relative alle sue capacità di posticipare l’ovulazione – ossia l’unico meccanismo di azione ufficialmente riconosciuto – si fanno quindi sempre più numerosi.
Peck e colleghi focalizzano così l’attenzione su quanto accade quando il levonorgestrel «viene somministrato nella tarda fase follicolare della finestra fertile (prima dell’ovulazione)». D’altronde, gli stessi identici studi su cui si basano le agenzie sopracitate hanno evidenziato casi in cui le normali dosi di Norlevo assunte in tale periodo hanno provocato non di rado fasi luteali significativamente più brevi181920, livelli di progesterone molto ridotti2122o endometri asincroni o insufficienti2324.
Si tratta di effetti non di poco conto, e a confermarlo sono le stesse conclusioni degli studi appena menzionati: «Oltre a ritardare il picco di LH e interferire con l’ovulazione – si legge – il levonorgestrel agisce come contraccettivo di emergenza anche grazie ad altri meccanismi», «può anche interrompere la formazione del corpo luteo» e ha un meccanismo d’azione «primariamente dovuto all’inibizione dell’ovulazione piuttosto che all’inibizione dell’impianto».
Ecco perché Peck arriva ad affermare che «ciò che è chiaro da questi studi […] è che una funzione insufficiente o inadeguata del corpo luteo occorre regolarmente nella maggioranza delle donne che ovulano dopo la somministrazione di pillole di contraccezione d’emergenza a base di levonorgestrel nei giorni pre-ovulatori, i giorni più fertili del ciclo, quelli in cui si verificano la maggior parte dei rapporti e la fecondazione è più probabile». Qualora insomma venisse assunto prima dell’ovulazione ma non in tempo utile per ritardarla, Norlevo baserebbe il suo meccanismo d’azione su «effetti luteali post-concezionali».
D’altra parte, fino al 2009 era lo stesso foglio illustrativo a non escludere possibili azioni anti-annidatorie, specificando che la contraccezione d’emergenza «ha lo scopo di prevenire la gravidanza, in caso di rapporto sessuale non protetto, bloccando l’ovulazione o impedendo l’impianto dell’ovulo eventualmente fecondato». Un’informazione contenuta anche nei bugiardini esteri, ma della quale oggi non c’è più traccia. Né in Italia né altrove. Il motivo? La pubblicazione, nel 2008, di un apposito statement del Consorzio Internazionale per la Contraccezione di Emergenza e della Federazione Internazionale di Ginecologia ed Ostetricia che, pur facendo riferimento proprio alla letteratura sopra menzionata, escludeva qualsiasi possibile effetto anti-annidatorio del levonorgestrel. I dubbi quindi permangono. E sembrano farsi ancor più rilevanti nel caso di ellaOne.
Come funziona ellaOne?
Diffusamente ritenuta da ginecologi ed esperti più sicura ed efficace di Norlevo, ellaOne può essere assunta entro e non oltre 5 giorni (120 ore) dal rapporto sessuale a rischio. La compressa contiene 30 milligrammi di ulipristal acetato (Upa) micronizzato, un altro principio attivo antiprogestinico. La sua percentuale di efficacia è elevatissima e, come dimostrato da due ricerche su larga scala finanziate dalla stessa Hra Pharma2526, non decresce col passare dei giorni. Secondo il foglio illustrativo, infatti, soltanto il 2% circa delle utilizzatrici rimane incinta (l’Oms parla dell’1,2%). La stima delle gravidanze prevenute si colloca invece tra il 62%27, il 67%28e l’85%29.
Anche in questo caso, però, le cifre relative alla capacità della pillola di ritardare l’ovulazione si attestano su valori ben inferiori. Se infatti prima dell’inizio della crescita dell’LH questo avviene nel 100% dei casi, la percentuale scende al 78,6% appena prima del picco (quando il levonorgestrel risulta ormai quasi del tutto inefficace a tal fine) per poi crollare all’8,3% prima dell’ovulazione, cioè nelle ore più fertili. Ciononostante, il bugiardino si limita ad affermare che «il medicinale agisce ritardando l’ovulazione». Si ripropone dunque, ancora una volta, lo stesso interrogativo: per quale motivo ellaOne risulta sempre pressoché infallibile? Poniamo ad esempio che una donna assuma la pillola a ovulazione già avvenuta (ipotesi del tutto verosimile, dato che i giorni a disposizione sono ben cinque): se ellaOne agisse solo ritardandola, come mai non perde di efficacia? È una domanda che si pongono ogni giorno migliaia di donne nel mondo, comprese le utilizzatrici di prodotti a base di levonorgestrel. Anche in questo caso c’è chi ritiene che, a ovulazione avvenuta, il farmaco agisca interferendo con l’impianto in utero dell’ovulo fecondato.
A sostenere che la pillola possa «ritardare la maturazione dell’endometrio in modo tale da prevenire l’impianto» e possa «impedire al progesterone di occupare il suo recettore, così da bloccare la trascrizione genica e non permettere la sintesi delle proteine necessarie per iniziare e mantenere la gravidanza» era stato, già nel 2009, nientemeno che l’Assessment Report for ellaOne, ossia il documento stilato dall’Agenzia Europea del Farmaco alla vigilia della messa in commercio del prodotto sul territorio comunitario. Questo perché, secondo quanto dichiarato dalla stessa Hra Pharma, il trattamento di colture di cellule con Upa aveva «inibito significativamente la proliferazione di cellule endometriali stimolata da progesterone ed estrogeni». Eppure nel foglio illustrativo queste informazioni non sono mai state segnalate. Come stanno dunque le cose?
Dopo anni di accesi dibattiti sul tema, un importante contributo è stato apportato nel 2017 da uno studio messicano guidato da Saúl Lira-Albarrán30. Somministrata infatti a dodici donne nei giorni più fertili del ciclo, in tempo non più utile per ritardare l’ovulazione (diametro del follicolo 20 millimetri), ellaOne ha dimostrato di causare la completa modifica dell’espressione di ben 1.183 geni endometriali, rendendo così il tessuto «compatibile con un fenotipo non recettivo».
Tali rilevazioni sono peraltro complementari a quelle di una ricerca condotta nel 2010 da Pamela Stratton per valutare gli effetti dello stesso principio attivo dopo l’ovulazione ma entro i due giorni successivi al picco di LH31. Dai risultati era emerso che «non si osservava un aumento significativo nel ritardo della maturazione endometriale rispetto al placebo» e che «non c’era alcuna evidenza statisticamente significativa dell’aumento del ritardo nella maturazione endometriale con dosi crescenti di Upa», ma che al contempo «si osservava una significativa riduzione dello spessore endometriale nei soggetti che avevano assunto Upa rispetto a quelli che avevano assunto placebo». Nello specifico, con il placebo lo spessore variava da 5,8 a 18,7 millimetri, con 10 mg di Upa da 8,4 a 12,6, con 50 mg – ossia la quantità non micronizzata contenuta in ellaOne – da 6,1 a 11,7 e con 100 mg da 5,9 a 12,6. In altri termini, la dose di principio attivo utilizzata nella contraccezione d’emergenza aveva ridotto lo spessore endometriale del 37,4%. Il tutto, mentre lo spessore minimo necessario per l’instaurarsi di una gravidanza è compreso tra gli 8 e i 10 millimetri. Non bastasse, Stratton aveva anche rilevato una «minore espressione dei ligandi di L-selectina», una molecola di adesione cellulare che contribuisce alla recettività dell’utero, concludendo che il suo studio aveva documentato «significativi effetti sull’endometrio con basse dosi di Upa assunte all’inizio della fase luteale».
Queste evidenze, tuttavia, non sono riportate dai più recenti report del Consorzio Internazionale per la Contraccezione di Emergenza e della Federazione Internazionale di Ginecologia ed Ostetricia. O meglio, da una parte viene affermato che «il meccanismo d’azione primario sia del levonorgestrel che dell’ulipristal acetato è l’interferenza con il processo di ovulazione», dall’altra non viene citato alcun meccanismo d’azione secondario. Inoltre, allo studio di Lira-Albarràn vengono contrapposte due ricerche che, pur sostenendo che la contraccezione d’emergenza con Upa non interferisce con l’impianto dell’embrione, non riescono in alcun modo a invalidarne le conclusioni. Condotte soltanto su modelli in vitro, si basano infatti rispettivamente su cellule endometriali prelevate sette giorni dopo il picco di LH32e quattro giorni dopo il picco di LH ma trattate con Upa dopo ulteriori cinque giorni33. Entrambe si riferiscono dunque a endometri che, una volta terminata la finestra fertile (al massimo dopo 24 ore dall’ovulazione), sono maturati oltre le 120 ore di efficacia di ellaOne. E questo, in aggiunta ad altre carenze tecniche troppo specifiche per essere adeguatamente approfondite in questa sede.
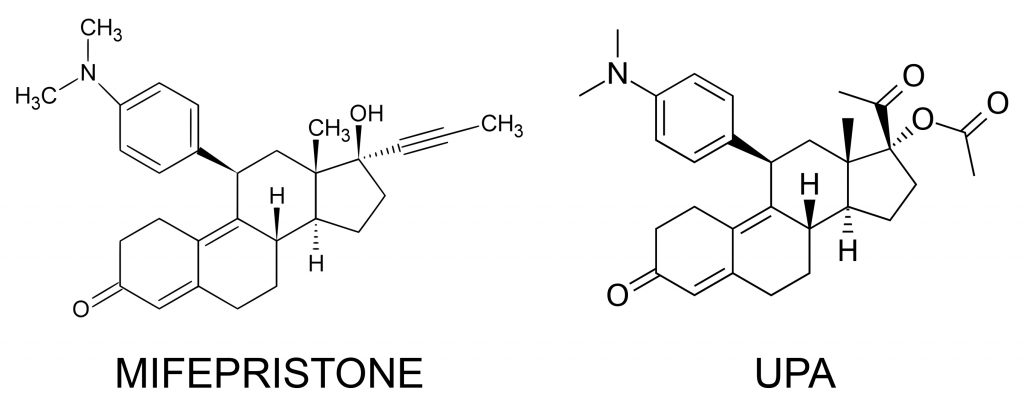
Volendo poi azzardare un passo ulteriore, c’è chi ha messo in luce la notevole analogia che l’ulipristal acetato presenta dal punto di vista molecolare con il mifepristone, ossia con la RU486, pillola abortiva in grado di inibire lo sviluppo embrionale causando il distacco della mucosa uterina. Entrambe, appartenendo alla famiglia dei Sprm (Selective Progesterone Receptor Modulator) hanno uno spiccato effetto anti-progestinico. Il sospetto è che assumerne 200 mg (ossia la quantità di mifepristone contenuta nella RU486) possa avere effetti non dissimili da quelli di un farmaco abortivo. Considerando che 30 mg di Upa micronizzato equivalgono a 50 mg di Upa non micronizzato, per raggiungere tale soglia sarebbero necessarie solo quattro pillole. Pertanto – sostengono alcuni – se una donna si recasse in quattro farmacie diverse potrebbe interrompere la sua gravidanza. È da riportare tuttavia che Pamela Stratton, nel già citato studio del 2010, ha fatto notare che gli effetti da lei rilevati sull’endometrio con soli 10 mg di Upa – un quinto di ellaOne – erano «simili a quelli osservati in chi assume 200 mg di mifepristone», cioè la RU48634.
Nonostante la delicatezza dell’argomento, come ha scritto nel 2015 l’Agenzia Europea del Farmaco, «non è stato effettuato alcuno studio clinico con ulipristal acetato come abortivo, e rimane quindi ignoto se sia possibile utilizzarlo per abortire». Così, le uniche indicazioni in tal senso derivano da una ricerca del 2003 nella quale l’assunzione di 200 mg in fase medio-luteale ha provocato mestruazioni – cioè espulsioni dello strato superficiale dell’endometrio – precoci in sei pazienti su sei35 (similmente a quanto osservato con il mifepristone3637) e da un esperimento del 1996 in cui dosi da 0,5 mg/kg di ulipristal acetato somministrate intramuscolo hanno causato la perdita del feto in quattro macachi su cinque38.
Eppure all’Agenzia è bastato sapere che 75 medici polacchi e svedesi non usavano prescrivere il medicinale a scopo abortivo per concludere che «la prescrizione offlabel di ellaOne per l’aborto non si verifica nel mondo reale» e dare così il via libera alla «rimozione delle controindicazioni relative alla gravidanza» sul foglio illustrativo. La questione, bollata di fatto come non rilevante, è rimasta per questo irrisolta. Un paradosso, se si pensa che il farmaco è poi diventato liberamente acquistabile senza obbligo di prescrizione.
Analizzato quindi il quadro complessivo di Norlevo ed ellaOne, come dovrebbero esprimersi le agenzie internazionali e la stessa Hra Pharma sul loro meccanismo d’azione? Lo abbiamo chiesto a due esperti che, a quanto emerso, la pensano in maniera diametralmente opposta: il dottor Emilio Arisi, presidente della Società Medica Italiana per la Contraccezione e membro del board del Consorzio Europeo per la Contraccezione di Emergenza, e il dottor Bruno Mozzanega, per oltre quarant’anni ricercatore e professore aggregato dell’Università di Padova, presidente della Società Italiana per la Procreazione Responsabile.
La parola agli esperti

«È tutta una questione di dosi – spiega Arisi –. O meglio, della proporzionalità degli effetti rispetto alle dosi. E le ricerche ci dimostrano che, alle dosi comunemente utilizzate, questi farmaci non sono assolutamente capaci di influenzare l’endometrio tanto da impedire l’annidamento dell’ovulo fecondato, ma lo fanno solo in maniera minimale. Poi, certo, c’è chi fa il discorso delle quattro pillole di ellaOne acquistate tutte insieme, ma questa argomentazione non costituisce un buon motivo per giudicare il farmaco come abortivo. D’altra parte, in linea teorica potremmo anche trovare qualcuno che compri uno scatolone di aspirine per tentare il suicidio, ma questo non ci porterebbe a considerare l’aspirina come uno strumento fatto per suicidarsi. Insomma, sia Norlevo che ellaOne non sono efficaci a ovulazione già avvenuta».
Quel che si delinea è, in definitiva, una generale approvazione delle informazioni contenute nei fogli illustrativi: «Non occultano nulla – prosegue Arisi – sono scientificamente razionali. Perché ragionano sulle dosi utilizzate e non fanno ulteriori speculazioni. D’altronde negli anni ci sono state lunghissime riunioni sul tema, con numerosi confronti tra farmacologi specializzati. Il filtro scientifico è quindi dato dal numero delle società e delle agenzie che, ai vari livelli, hanno assunto una certa posizione. Ed evidentemente i professionisti che le compongono non sono tutti degli sprovveduti: è insensato che una minoranza si creda più intelligente solo perché il resto del mondo la pensa in maniera diversa».

Della «minoranza» a cui si riferisce il dottor Arisi fa parte il dottor Mozzanega, che a tal proposito precisa: «Semplicemente ho studiato a fondo la letteratura, e forse questo lo facciamo in pochi. Per quanto concerne Norlevo – spiega –, il farmaco non è in grado di inibire l’ovulazione nei giorni più fertili del ciclo. Inoltre, nella bibliografia degli statement delle agenzie sono presenti studi che dimostrano che il levonorgestrel, assunto nei giorni più fertili del ciclo, riduce l’efficacia del corpo luteo, porta a bassi livelli di progesterone e a una fase luteale tanto breve da non consentire l’annidamento. Quanto invece a ellaOne, la sua efficacia anti-ovulatoria è massima solo nel primo dei giorni fertili, poi si riduce rapidamente e si azzera proprio nei giorni più fertili del ciclo. Quelli in cui statisticamente si verifica il 70%-80% dei concepimenti. Eppure il farmaco resta ugualmente efficace perché, come ha evidenziato Lira-Albarràn, tutte le donne che lo assumono nei giorni più fertili ovulano, ma l’endometrio diventa totalmente inospitale. Se invece lo assumono dopo l’ovulazione, Stratton ha dimostrato che ellaOne modifica l’endometrio riducendone gli indici di ricettività. Quindi dire che il farmaco non è anti-annidatorio è una bugia colossale, un inganno alle donne e alla società in generale: chi lo sostiene dovrebbe leggere attentamente la letteratura ed essere onesto nel presentare i dati alla popolazione. Non ho problemi a discuterne con chiunque desideri farlo, purché con gli studi sperimentali sotto mano».
Ma quale sarebbe l’interesse a occultare tali meccanismi, dato che i farmaci non verrebbero comunque considerati abortivi? «Credo che per qualsiasi donna – spiega Mozzanega – sia diverso evitare una gravidanza impedendo l’annidamento in utero rispetto a prevenire il concepimento. Sono i cardini della nostra cultura. Quindi dire alle donne che con questi farmaci non concepiscono è una gravissima lesione della loro libertà di scelta in quanto impedisce l’espressione di un consenso informato e consapevole».
Tirando le somme
Nonostante la natura scientifica dell’argomento, la polarizzazione delle opinioni è netta e insanabile.
Tre affermazioni del dottor Arisi meritano un rapido approfondimento: «Questi farmaci non sono assolutamente capaci di influenzare l’endometrio tanto da impedire l’annidamento dell’ovulo fecondato, ma lo fanno solo in maniera minimale», «sia Norlevo che ellaOne non sono efficaci a ovulazione già avvenuta» e «[i fogli illustrativi] non occultano nulla, sono scientificamente razionali».
Nel caso di Norlevo, farmaco inefficace dopo il picco di LH, la sua somministrazione nei giorni antecedenti l’ovulazione è stato dimostrato presentare elevata efficacia nella prevenzione delle gravidanze, ma anche effetti rilevanti su lunghezza della fase luteale, livelli di progesterone e maturazione dell’endometrio. Per cui, se da un lato è scientificamente corretto affermare che la pillola è inefficace se assunta dopo l’ovulazione, dall’altro ciò non significa che non possa interferire con l’impianto, se assunta in sua prossimità.
Tuttavia, in mancanza di ricerche mirate, omogenee e numericamente più consistenti su cosa realmente accada in tarda fase follicolare, è forse ancora prematuro asserire che il medicinale, in certi casi, possa impedire l’impianto in utero dell’ovulo fecondato in maniera statisticamente significativa. Intanto sarebbe bene che, secondo un sano principio di precauzione, le agenzie e i fogli illustrativi non lo escludessero del tutto.
Quanto invece a ellaOne, la capacità anti-annidatoria della sua dose di Upa è stata già dimostrata. In questo quadro, la distinzione tra meccanismi d’azione primari e secondari lascia il tempo che trova: quando la pillola verrà assunta in tempo utile per ritardare l’ovulazione, questo sarà il suo meccanismo d’azione primario (rendendo di fatto inutili eventuali modifiche all’endometrio). Dopo il picco di LH (quindi nei giorni più fertili in assoluto), invece, entreranno in gioco le dinamiche anti-annidatorie precedentemente descritte. Resta solo da dimostrare che effetti provochi la sua assunzione successiva all’ovulazione, ma considerando gli esiti di Stratton e la distribuzione temporale dei rapporti a rischio negli studi che ne hanno accertato l’efficacia fino a 120 ore, non si vede perché il meccanismo debba differire rispetto a questa seconda fattispecie.
In definitiva, quante più ricerche verranno condotte in futuro, con tanta maggior precisione ci si potrà esprimere sulla capacità di ellaOne di impedire l’impianto in utero. Comunque, a prescindere da questo, appare ormai necessario un cambio di atteggiamento da parte delle agenzie internazionali nonché una revisione dei fogli illustrativi, che dovrebbero citare esplicitamente tutti i possibili effetti del farmaco. Quanto meno fino a prova contraria, ne va della corretta informazione delle utilizzatrici.
Il silenzio dell’azienda
Ci sarebbe piaciuto avere un confronto sui temi analizzati con Hra Pharma. Ma l’azienda, contattata sia telefonicamente che via mail lo scorso 19 giugno, ha preferito non rispondere alla nostra richiesta. Qualora vi fossero aggiornamenti, non esiteremo a darvene conto.
Note: